Les statines sont indiquées en prévention primaire (lutte contre l'hypercholestérolémie) et secondaire (patients ayant déjà eu un incident cardiaque) des risques cardiovasculaires (illustration).
Méthodologie : les raisons ayant incité les auteurs à ne retenir que les études randomisées
Les auteurs, dont un grand nombre ont travaillé sur les essais randomisés analysés dans cette revue (cf. avant-dernier paragraphe), rappellent tout d'abord que les essais cliniques randomisés présentent plusieurs points forts dont les études observationnelles sont dénuées, visant plusieurs études ayant suscité de nombreux articles de presse en raison d'une fréquence d'effets secondaires affirmée comme élevée (cf. avant-dernier paragraphe) : comparaison en aveugle, suivi de tous les patients randomisés, comparaison possible des différents essais en raison de méthodologies standardisées, multiplicité des critères d'éligibilité dans les différents essais permettant un regard élargi sur la question posée, analyse des effets sur un échantillon large en faisant une méta-analyse des essais randomisés, ce qui peut permettre de détecter des impacts non détectables sur les essais pris individuellement, amélioration de la détection d'éventuels effets secondaires grâce à l'administration en aveugle
Les auteurs estiment aussi que les phases préalables dites de "run-in" de ces essais randomisés ne sous-estiment pas les effets secondaires en écartant, dans le cas des statines, les personnes qui ont des douleurs musculaires et veulent arrêter, car ils n'ont pas observé de différence entre le taux d'arrêt chez les personnes sous statines et les personnes sous placebo, toujours dans cette phase préalable de l'essai clinique. Notons que cette affirmation a été vivement contestée, notamment par l'éditrice du JAMA internal Medicine (cf. avant-dernier paragraphe).
La plupart des études observationnelles écartées de l'analyse
Les auteurs reconnaissent l'utilité des études observationnelles dans certaines situations (identification de facteurs de risque comme le tabagisme pour le cancer du poumon, hypertension artérielle et hypercholestérolémie pour les maladies cardiovasculaires).
Mais ils estiment aussi que leur utilisation pour évaluer les effets d'un traitement est limitée. Ils considèrent certes que ces études peuvent détecter des effets secondaires graves mais rares (exemple : risque rare de tendinopathie sous fluoroquinolones). Mais lorsque le surrisque ou le bénéfice mis en évidence est "modéré", la causalité ne peut pas être démontrée.
L'absence de suivi exposerait aussi au risque de la prescription de plusieurs traitements, faussant les résultats.
Enfin, les auteurs soulignent l'influence possible de la médiatisation de certains effets, positifs ou négatifs, d'un médicament dans les études observationnelles : la perception par les patients de douleurs musculaires, par exemple, pourrait être influencée par les analyses critiquant l'intérêt des statines en prévention primaire et mentionnant que les statines causent des effets secondaires à 20 % des utilisateurs (JAMA 2012(1), BMJ 2013 I(2) et BMJ 2013 II(3) - cf. infra pour plus de détails sur la polémique entre le Pr Collins et le BMJ).
Au-delà de ces explications sur la pertinence des études, les auteurs n'expliquent pas vraiment leur méthodologie pour effectuer cette revue (recherche systématique dans les bases de données ? Méthodologie des calculs de risque absolu et non relatif ?).
Analyse : une réduction du LDL corrélée à une diminution proportionnelle des évènements cardiovasculaires graves, en prévention secondaire et primaire
Les auteurs ont tout d'abord passé en revue des résutats obtenus par le groupe d'experts qui a mené plusieurs méta-analyses (Cholesterol Treatment Trialists Collaboration – CTT, dont font partie 8 auteurs de cette revue). Ces méta-analyses d'essais randomisés sur 5 ans montrent une réduction du nombre d'évènements cardiovasculaires majeurs (décès d'origine cardiaque, infarctus, AVC, revascularisation coronaire) associée à la baisse des LDL.
Plus cette baisse est importante, plus l'effet semble significatif :
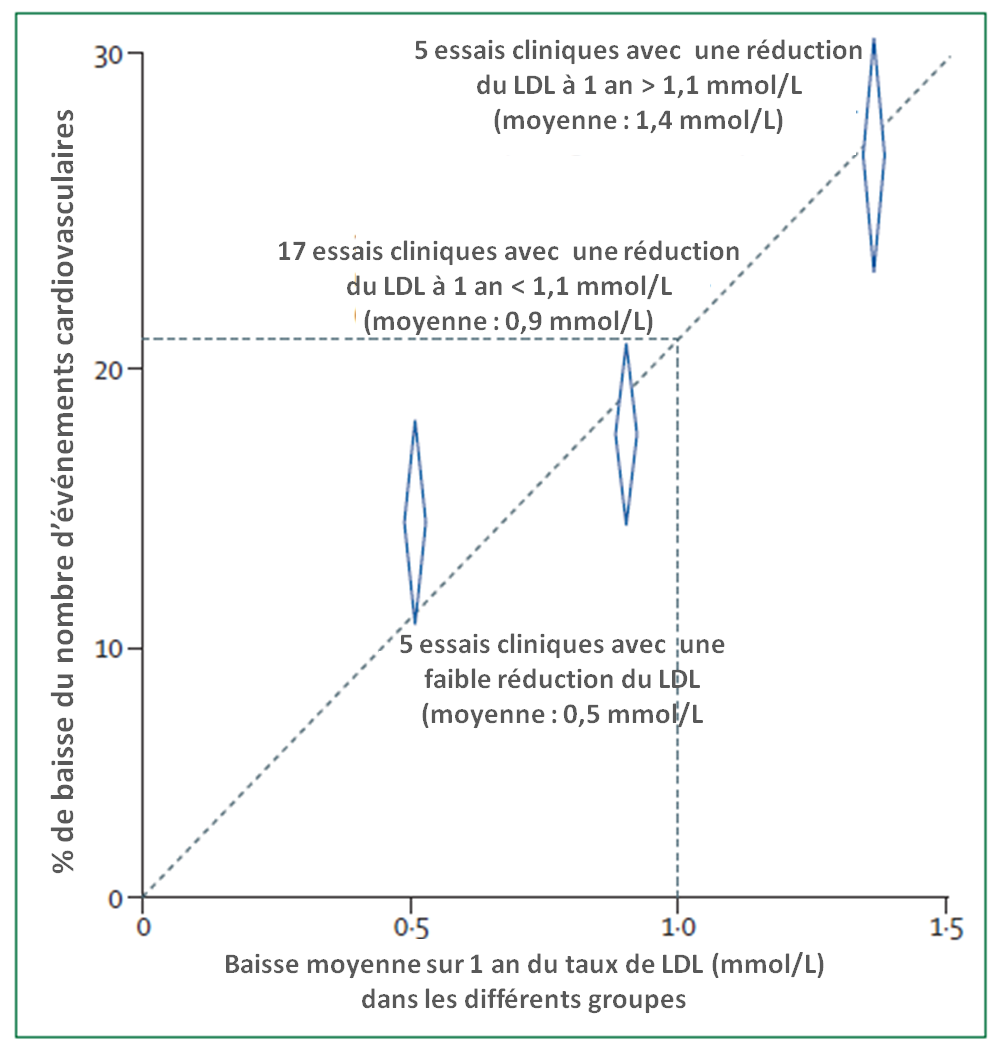
Une diminution du nombre d'évènements cardiovasculaires graves plus importante chez les patients à haut risque (prévention secondaire)
L'analyse des auteurs, au diapason des constats antérieurs, conclue à un abaissement plus important chez les patients à haut risque cardiovasculaire, en particulier en cas d'antécédents cardiaques (prévention secondaire). Ainsi, selon une méta-analyse de 27 essais cliniques effectuée par le CTT et reprise par les auteurs (The Lancet 2012(4)), un abaissement de 2mmol/L du LDL sanguin par statines pendant 5 ans est associé à :
- une baisse de 10 % du nombre d'évènements cardiovasculaires graves chez les patients à haut risque (prévention secondaire) : 1 000 événements évités pour 10 000 personnes traitées pendant 5 ans
- une baisse de 5 % chez patients à faible risque (prévention primaire) : 500 événements évités pour 10 000 personnes traitées pendant 5 ans (ce qui signifie qu'aucun bénéfice n'a été constaté pour 9 500 personnes à faible risque, soit 95 % des participants, ce qui renforce, paradoxalement, les doutes sur une utilité en prévention primaire).
Les auteurs estiment qu'un suivi plus prolongé accentuerait encore les bénéfices constatés.
Risque de mortalité d'origine cardiaque : une possible diminution de 20 % par mmol/L de LDL en moins en prévention secondaire ou primaire, mais qui nécessite confirmation
Les auteurs considèrent qu'une diminution d'environ 20 % de la mortalité d'origine cardiaque associée à la baisse d'1mmol/L de LDL (et proportionnelle à la baisse), mais ils considèrent que le faible nombre de décès enregistrés limite l'interprétation de ces chiffres.
Ils n'ont par contre pas constaté d'impact sur la mortalité globale dans les méta-analyses du CTT.
Estimation du risque de survenue douleurs ou faiblesses musculaires
Les auteurs rapportent les résultats de 2 études observationnelles ayant analysé cette possibilité :
- dans une étude observationnelle (The American Journal of Medicine, février 2012(5)), 23 % des 671 patients sous statines ont rapporté des douleurs musculosquelettiques le mois précédent, contre 18 % des 4 499 patients qui ne prenaient pas de statines, soit un surrisque de 33 % (6 % - 67 % ; p = 0,02) chez les personnes sous statines ;
- dans une autre étude observationnelle (JAMA Internal Medicine, juillet 2013(6)), 73,4 % des 6 967 utilisateurs de statines ont mentionné des douleurs musculosquelettiques, contre 71,6 % des 6 967 non-utilisateurs, soit un surrisque de 9 % (2 – 18 % ; p = 0,02).
De plus, les auteurs soulignent l'impossibilité d'établir une causalité, en raison de la méthodologie (pas de groupe contrôle, sous placebo) et des biais.
Par ailleurs, ils constatent que dans les essais randomisés retenus pour les méta-analyses du CTT, aucun effet négatif significatif statistiquement sur les muscles n'a été mis en évidence (exemple : Circulation, janvier 2013(7)), sauf dans 2 essais récents (étude HOPE 3, NEJM, mai 2016(8) et étude JUPITER, NEJM, novembre 2008(9)) dans lesquels "un petit excès de douleurs musculaires" a été constaté dans les groupes "statines".
Enfin, les auteurs citent des études randomisées versus placebo réalisées chez des patients s'étant plaint de douleurs musculaires (J Clin Lipidol. 2016(10), International Journal of Cardiology 2016(11), Atherosclerosis, février 2015(12)). Les résultats montrent que ces patients se plaignent davantage sous statines que sous placebo, mais que "même chez ces patients hautement sélectionnés ayant présenté des symptômes intolérables sous statines", il n'est pas sûr que ces douleurs soient imputables à ces mêmes médicaments.
Au total, les auteurs estiment de 0 à 3 % le risque absolu de survenue de douleur musculaire sous statines, soit 10 à 20 cas par an pour 10 000 patients traités, estimation bien inférieure à celle retrouvée dans plusieurs études observationnelles, qui avancent des chiffres de 5 à 10 % en moyenne (Revue Médicale Suisse, 2010(13)).
D'autres atteintes musculaires, plus rares mais plus sévères, sont attribuées à la prise de statines, mais elles s'avèrent réversibles à l'arrêt
Les auteurs de la revue du Lancet constatent une démonstration de la causalité du risque de myopathie, l'estimant à environ 1 cas pour 10 000 personnes traitées pendant 1 an, réversible à l'arrêt du traitement (voir notre article de mai 2015 sur les nouvelles précautions d'emploi liées à la mise en évidence de ce surrisque).
De même, ils évaluent à 2 ou 3 cas de rhabdomyolyse (forme sévère de myopathie avec destruction musculaire et risque d'insuffisance rénale aiguë) pour 10 000 patients sur 1 an, néanmoins également réversible à l'arrêt du traitement, selon le Dr Jane Armitage (The Lancet 2007(14)).
La fréquence de ces effets indésirables semble par contre augmenter avec la dose quotidienne : 1 cas pour 1 000 patients, et non 10 000, avec une dose quotidienne de simvastatine de 80 mg, contre 1 cas pour 10 000 avec 20 mg par jour.
D'autres facteurs semblent augmenter ce risque musculaire, comme la prise d'autres médicaments (ciclosporine, antifongiques, certains antihypertenseurs), le sexe féminin, l'âge supérieur à 80 ans et / ou la présence d'un diabète.
Les auteurs expliquent que le mécanisme de cette dégradation musculaire clinique ou biologique n'est pas encore bien connu.
"Probable augmentation du risque d'AVC hémorragiques"
En combinant les résultats d'études observationnelles et des essais analysés par le CTT, les auteurs estiment qu'1 à 2 AVC hémorragiques supplémentaires par an surviennent chez 10 000 personnes traitées par statine pendant 1 an (par rapport à 10 000 personnes non traitées). Là encore, des facteurs de risque augmentent cette estimation (maladie cérébrovasculaire pré-existante, populations asiatiques présentant un risque supplémentaire).
Les auteurs font cependant remarquer que la prise de statine est associée à une diminution des AVC d'origine, cette fois-ci, ischémique, ce qui, en quelque sorte, "contrebalancerait" ce surrisque hémorragique.
"Faible augmentation du risque de diabète" de type 2
Les méta-analyses des essais randomisés montrent une augmentation de 10 % du nombre de diagnostic de diabète de type 2 dans les groupes traités par statines (10 à 20 cas pour 10 000 personnes traitées pendant 1 an). Cette augmentation est logiquement plus forte chez les patients en surpoids, obèses et/ou souffrant d'un syndrome métabolique avec élévation de l'HbA1c. Des facteurs génétiques (variants de l'HMG CoA réductase) pourraient également influer sur ce risque sous statine.
Mais globalement, ce surrisque constaté n'est pas encore vraiment expliqué. Et, à nouveau, les auteurs précisent que les bénéfices attendus (diminution des évènements cardiovasculaires graves ou mortels) excèdent largement ce risque.
Pas d'évidence pour des effets indésirables cognitifs, psychologiques, rénaux et oculaires
Les auteurs ont aussi compulsé les études incluant des évaluations de la mémoire, de la qualité de vie, de troubles de la vision, en particulier de la cataracte, et de la fonction rénale.
Pour résumer, vu la longueur de cet article (vu l'importance du sujet, il nous a paru important de décortiquer cette revue), ils n'ont trouvé aucune preuve de causalité pour d'éventuels effets secondaires de ce type. Les auteurs n'excluent pas d'autres effets indésirables qui pourraient apparaître avec des suivis plus longs, et donc notamment lors des réactualisations des essais randomisés menés par le CTT. Mais s'ils apparaissent, les auteurs estiment qu'ils devraient être mineurs et donc ne pas modifier le rapport bénéfices – risques des statines, "y compris en prévention primaire".
Au total, les auteurs estiment la survenue d'effets secondaires à 20 à 40 pour 10 000 personnes en prenant pendant 1 an, soit environ 3 sur 1 000, estimation à nouveau éloignée de celle effectuées en observationnel.
En synthèse de cette revue : des forces et faiblesses quantifiées qui devraient être mieux connues et expliquées "pour lutter contre la désinformation" et diminuer les risques d'accidents cardiaques
Les auteurs ont effectué cette revue pour aider les professionnels, le grand public et les médias à mieux comprendre l'utilité des statines ("full bénéfices"), y compris en prévention primaire, et à réaliser "l'exagération qui a été faite du taux d'effets secondaires".
Ils estiment qu'il faudrait davantage reconnaître les limites des études observationnelles et études de cas (sauf dans des circonstances particulières avec effets amples ou inattendus). A l'inverse, il faudrait insister sur les forces des essais randomisés, contrôlés en double aveugle, qui permettent de mieux déterminer les bénéfices et risques s'ils existent, même s'ils sont faibles.
Les auteurs s'alarment d'une "désinformation sur les effets secondaires", estimant que la sous-utilisation des statines chez des milliers de personnes à haut risque cardiovasculaire les expose à davantage d'événements graves ou mortels.
Un travail salué par plusieurs spécialistes britanniques reconnus
Ce travail a été salué par plusieurs sommités médicales(15). Par exemple, pour le Pr John Tooke, ancien président de l'Académie de médecine anglaise, "cette revue fournit un résumé clair des preuves recueillies à ce jour qui aidera les professionnels de santé et les patients à avoir des conversations plus éclairées sur les avantages et les inconvénients de statines".
Pour le Pr David Webb (professeur de pharmacologie, président de la British Pharmacological Society), "tant que le public a toujours confiance dans les experts, cet ouvrage fournit les éléments nécessaires pour justifier de donner aux patients la protection cardiovasculaire efficace qu'ils méritent".
Pour le Dr Tim Chico, cardiologue à l'université de Sheffield, "malheureusement, la confusion sur les risques de statines signifie que beaucoup de gens ont pris leur décision sans que les fait appropriés leur ait été communiqués".
Mais des réserves ont aussi été émises, en raison de données manquantes, de non prise en compte de biais majeurs et d'absence de mention des risques de surmédicalisation
Cette revue, qui plaide donc pour l'intérêt des statines en prévention primaire et secondaire, semble être rédigée avant tout en réponse aux polémiques sur le rapport bénéfices – risque, en particulier suscité par les publications du JAMA 2012(1), BMJ 2013 I(2) et BMJ 2013 II(3), citées dès les premières lignes : "allégations trompeuses affirmant que les statines provoquent des effets secondaires à 1 patient sur 5", alors que les auteurs estiment le total des effets secondaires à environ 3 sur 1 000.
Les allégations du BMJ ("18 à 20 % d'évènements indésirables") s'appuyaient en fait sur une étude observationnelle de Huabing Zhang et al. (Annals of Internal Medicine 2013(16)), et le BMJ aurait dû effectivement, comme l'a reconnu sa rédactrice en chef, prendre plus de précaution pour citer ces chiffres (en raison de la méthodologie de l'étude de cohorte de Zhang), ce qui a entraîné une correction des articles(17).
Cependant le BMJ précise bien avoir refusé le retrait (rétractation) de ces deux publications(18), malgré les demandes insistantes du Pr Collins, principal auteur de cette revue, en arguant que l'objet principal de ces articles était, avant tout, la pertinence, ou non, d'abaisser le taux de LDL chez les personnes sans antécédents cardiovasculaires (prévention primaire).
Autre élément à prendre en compte pour l'analyse de ce travail : 23 des 28 signataires de cette revue déclarent des liens d'intérêt avec le sujet traité (collaboration avec l'industrie pharmaceutique pour des travaux en rapport avec les statines). Huit d'entre eux ont travaillé sur les essais et méta-analyses du CTT, coordonné par une structure de l'université d'Oxford financée par 10 laboratoires pharmaceutiques. Le Pr Collins dirige d'ailleurs le CTT. Ils commentent donc dans cette revue leur propre travail, ce qui peut altérer leur objectivité.
Mais surtout, comme le souligne Rita Redberg (éditrice du JAMA Internal Medicine), interrogée par Harry Husten(19), journaliste médical et créateur du site TheHeart.Org (depuis racheté par Medscape), les auteurs ne mentionnent pas que dans la plupart des essais randomisés compilés, des utilisateurs qui se sont plaints d'effets secondaires ont été exclus de l'essai clinique pendant la période de "run in", ce qui relativise énormément les estimations chiffrées des possibles effets indésirables.
Il faut également noter que les données individuelles, anonymisées bien sûr, des participants aux essais randomisés du CTT ne sont pas disponibles et ne peuvent donc pas être analysées par d'autres équipes, comme l'a fait remarquer Fiona Godlee (rédactrice en chef du BMJ).
Seuls les chercheurs ayant effectué ces essais cliniques possèdent ces données, or des détails importants manquent : quelles données ont été recueillies au départ, pendant le suivi ? Les données chiffrées avancées dans cette revue, obtenue par modélisation à partir d'essais et de méta-analyse, sont-elles exactes, pour les bénéfices comme pour les risques ? Les chercheurs ont-ils interrogé les patients sur d'éventuelles faiblesses musculaires, sur une fatigabilité anormale, d'autres troubles ? La glycémie, l'HbA1c ont-elles été correctement évaluées ? Y-a-t-il eu une mesure des CPK (enzymes dont l'élévation reflète une destruction de fibres musculaires) ? Etc. etc. Cela nécessiterait d'être précisé en ouvrant l'accès à ces données, comme demandé depuis plusieurs années par de nombreuses organisations internationales ("AllTrials").
Cette demande d'accès aux données a aussi, par exemple, été souhaitée par le Pr Harlan Krumholz(20), cardiologue et chercheur américain (Yale school of medicine), ainsi que par le Dr Kailash Chand(21), vice-président de la British Medical Association. Ce dernier relaie les considérations du cardiologue Michel De Lorgeril, qui estimait, dans une revue publiée début 2016 dans le Journal of controversies in biomedical research(22), qu'aucune donnée depuis 2006 ne montre un bénéfice des statines pour la prévention cardiovasculaire, et qui considère donc que les médecins devraient être informés de l'absence de preuves solides ("evidence based medicine") d‘efficacité et de tolérance des statines.
Par ailleurs, si un arrêt précoce chez les personnes à risque avéré et élevé (prévention secondaire) peut s'avérer préjudiciable, il ne faut pas oublier que cela peut être vrai dans l'autre sens, même si cela n'est pas mentionné dans cette revue : une minimisation éventuelle des risques pourrait conduire à un élargissement supplémentaire des prescriptions de statines en prévention primaire. Or les preuves d'efficacité dans cette configuration sont moins fortes, ou en tout cas moins solides que celles retrouvées en prévention secondaire, ce qui exposerait donc à une surprescription et d'éventuels effets indésirables inutiles (surmédicalisation).
De plus, une médicalisation de l'élévation isolée des LDL, comme c'est déjà le cas actuellement pour de nombreux patients, pourrait avoir des effets psychologiques négatifs, comme mentionné par Rita Redberg, qui préconise plutôt "le régime méditerranéen, l'activité physique régulière, l'absence de tabagisme et… l'amusement" pour contrer cette augmentation.
En conclusion : confirmation de l'intérêt des statines en prévention secondaire, mais beaucoup de biais et de données manquantes rendant difficile l'interprétation de ce travail
Les auteurs de cette revue n'apportent pas de nouvelles données, mais quantifient les données de nombreux essais cliniques randomisés, qui sont effectivement les plus rigoureux pour démontrer un effet tangible (analyse en sous-groupes, versus placebo, en aveugle).
Ils confirment l'intérêt de ces médicaments en prévention secondaire et s'alarment, à juste titre, des risques encourus par les patients à risque élevé qui arrêtent leur traitement suite à des craintes venues de lectures ou de reportages, et non suite à d'éventuels effets indésirables causés par leur traitementy.
Cependant les limites de cette revue, exposées dans le paragraphe précédent, devraient au minimum inciter à la prudence sur les conclusions des auteurs sur le très faible taux d'effets secondaires avancé, ainsi que sur une utilité forte en prévention primaire.
Une analyse indépendante des données individuelles des participants aux essais cliniques randomisés permettrait probablement d'affiner ces résultats, et donc l'estimation du rapport bénéfices – risques capitale pour instaurer, ou non, un tel traitement, et attribuer, ou non, tel ou tel symptôme à la prise de statines.
En attendant, comme le résume Richard Lehman(23), médecin généraliste retraité, membre consultatif senior de la Collaboration Cochrane et analyste hebdomadaire de la recherche pour le BMJ sur son blog, il est important d'expliquer le mieux possible aux personnes concernées les données connues, démontrées et douteuses sur l'intérêt des statines : "prendre à vie des médicaments préventifs est un choix individuel et nous avons besoin d'être pragmatiques et humbles dans notre approche de l'information et de son argumentation. Le véritable travail de décision partagée a à peine débuté".
En savoir plus :
L'étude objet de cet article
"Interpretation of the evidence for the efficacy and safety of statin therapy", Prof Rory Collins et al. The Lancet, 8 septembre 2016
Etudes citées par les auteurs et mentionnées dans cet article (parmi 309 références citées, donc sélection très partielle), ainsi que les commentaires sur cette revue cités dans cet article :
- "Saturated fat is not the major issue", Malhotra A, BMJ, octobre 2013
- "Should people at low risk of cardiovascular disease take a statin", Abramson JD et al., BMJ, octobre 2013
- "Healthy men should not take statins", Rita F. Redberg et al., JAMA, avril 2012
- "The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of individual data from 27 randomised trials", Cholesterol Treatment Trialists' (CTT) Collaborators, The Lancet, août 2012
- "Statin Use and Musculoskeletal Pain Among Adults With and Without Arthritis", Catherine Buettner et al., The American Journal of Medicine, février 2012
- "Effect of Statins on Skeletal Muscle Function", Circulation, janvier 2013 (étude STOMP)
- "Cholesterol Lowering in Intermediate-Risk Persons without Cardiovascular Disease", Yusuf S, Bosch J et al., NEJM, mai 2016 (étude HOPE-3)
- "Rosuvastatin to Prevent Vascular Events in Men and Women with Elevated C-Reactive Protein", Paul M Ridker et al., NEJM, novembre 2008 (étude JUPITER)
- "Statins and Musculoskeletal Conditions, Arthropathies, and Injuries", Ishak Mansi et al., JAMA Internal Medicine, juillet 2013
- "The nocebo effect in the context of statin intolerance", Jonathan A. Tobert, Connie B. Newman, Journal of Clinical Lipidology, juillet-août 2016
- "Increased creatine kinase with statin treatment may identify statin-associated muscle symptoms", Beth A. Taylor et al., International Journal of Cardiology, avril 2016
- "A randomized trial of coenzyme Q10 in patients with confirmed Statin Myopathy", Beth A. Taylor et al.,, Atherosclerosis, février 2015
- "Statines et effets indésirables musculaires", Christine Brosteaux et coll., Revue Médicale Suisse, juillet 2010
- "The safety of statins in clinical practice", Dr Jane Armitage, The Lancet, novembre 2007
- "Expert reaction to review of evidence on efficacy and safety of statins, as published in the Lancet", Science Media Centre, septembre 2016
- "Discontinuation of Statins in Routine Care Settings: A Cohort Study", Huabing Zhang et al., Annals of Internal Medicine, avril 2013
- "BMJ articles critiques Statins Provoke Kerfuffle", Larry Husten, Forbes, mai 2014
- "Adverse effects of statins", Fiona Godlee, BMJ, mai 2014
- " Statin Trialists Seek To Bury Debate With Evidence", blog de Larry Husten, journaliste médical, créateur du site TheHeart.Org, qui a notamment recueilli les avis de Rita Redberg (JAMA) et Fiona Godlee, résumés dans cet article
- "Statins evidence: when answers also raise questions", Pr Harlan M Krumholz, BMJ, 14 septembre 2016
- "Why I disagree GPs have been 'misled' about statins", Dr Kailash Chand, 1 septembre 2016
- Beyond Confusion and Controversy, Can We Evaluate the Real Efficacy and Safety of Cholesterol-Lowering with Statins?, Michel de Lorgeril, Mikael Rabaeus, Journal of controversies in biomedical research, janvier 2016
- "Where next with statins?", Richard Lehman, BMJ blog, 12 septembre 2016
Sur VIDAL.fr :
VIDAL Reco "Prévention du risque cardiovasculaire"
VIDAL Reco "Dyslipidémies"
?Statines et risque de myopathie nécrosante immuno-médiée : nouvelles informations de sécurité (mai 2015)
L'arrêt des statines chez les patients en fin de vie semble bénéfique (avril 2015)
Statines : le rapport bénéfice/risque reste favorable malgré le risque identifié de diabète (10 décembre 2014)
Statines : efficacité, tolérance, efficience, conditions de prescription, régimes, perspectives... Entretien avec le Pr Jacques Blacher (30 octobre 2014)
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 16 minutes
16 minutes 17 commentaires
17 commentaires 


Commentaires
Cliquez ici pour revenir à l'accueil.