
Pour son analyse, l'IRDES a établi le seuil de polymédication à 5 médicaments et plus par jour (illustration).
Des indicateurs pour évaluer l'impact de la polymédication
Selon l'OMS, la polymédication est définie comme "l'administration de nombreux médicaments de façon simultanée ou l'administration d'un nombre excessif de médicaments". La polymédication se distingue donc de la iatrogénie, qui recouvre les conséquences indésirables sur l'état de santé de tout acte pratiqué ou prescrit par un professionnel visant à préserver, améliorer ou rétablir la santé.
De cette définition de la polymédication découlent trois types d'indicateurs :
1- La polymédication simultanée, comprise comme le nombre de médicaments pris un jour donné (indicateur temporel). Cela permet d'étudier la complexité des schémas posologiques, le risque d'interactions, la survenue d'épisodes de polymédication, ou encore de rechercher les facteurs transitoires d'augmentation de la polymédication. Lorsqu'elle résulte d'une moyenne, cette approche de l'évaluation de la polymédication "prend en compte avec plus d'acuité" les traitements chroniques. Par contre, une telle moyenne sous-estime l'évaluation des prescriptions aiguës, discontinues ou périodiques (Kennerfalk et al., 2002).
2 - La polymédication cumulative, ou "médication multiple", définie comme la somme de tous les médicaments administrés au cours d'une période donnée. Le plus souvent, les études cliniques utilisent cet indicateur sur une période de 3 mois, ce qui correspond à 95 % des prescriptions à renouvellement standard. Plus cette période est longue, plus la prévalence de la polymédication s'élève. Cet indicateur donne un poids équivalent aux médicaments, quelle que soit leur durée d'utilisation.
3 - La polymédication continue est un troisième type d'indicateur qui s'apparente à la polymédication cumulative mais ne s'intéresse qu'aux prescriptions prolongées régulières, en considérant par exemple deux périodes espacées de six mois (Fincke et al., 2005). Elle renseigne sur les médicaments administrés en continu et complète la polymédication cumulative en révélant, par soustraction, les traitements courts ajoutés au traitement de fond.
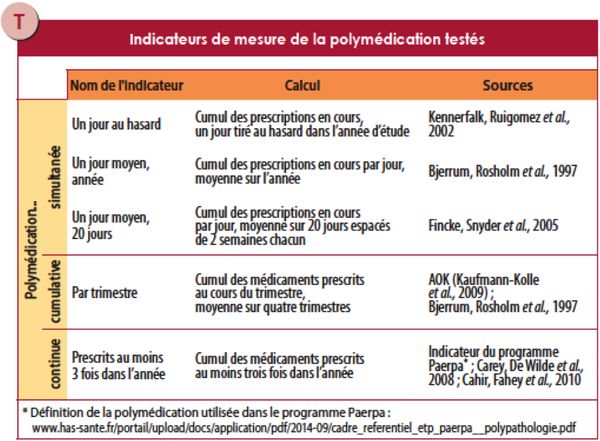
Des indicateurs testés sur les prescriptions de près de 700 médecins généralistes volontaires
L'IRDES a décidé d'évaluer ces 3 types de polymédication, en se servant de 5 indicateurs (dont 3 pour la polymédication simultanée, cf. tableau ci-dessus), sur les prescriptions d'un panel de 687 médecins généralistes volontaires (base Disease Analyzer d'IMS-Health).
Les prescriptions analysées ont concerné 69 324 patients de 75 ans et plus, avec au moins une prescription de médicaments entre le 1er avril 2012 et le 31 mars 2013.
Prévalence estimée de la polymédication des patients de plus de 75 ans : de 14 à 49 %, en fonction des indicateurs
L'analyse des données a été effectuée en prenant un seuil de polymédication à 5 médicaments et plus. La prévalence de la polymédication varie en fonction des indicateurs utilisés :
- Polymédicalisation simultanée retrouvée chez 14 à 23 % des patients de 75 ans et plus : 14 % des patients âgés dont les prescriptions ont été analysées par l'IRDES apparaissent polymédiqués en utilisant l'indicateur simultané "Un jour moyen" ou "20 jours espacés de 2 semaines". Ce chiffre monte à 23 % en utilisant l'indicateur simultané "Un jour au hasard".
- Polymédication cumulative (indicateur "Trimestre") retrouvée chez 49 % des patients âgés de plus de 75 ans.
- Polymédication continue (indicateur "Prescrits au moins 3 fois dans l'année") retrouvée pour 39 % des patients de plus de 75 ans.
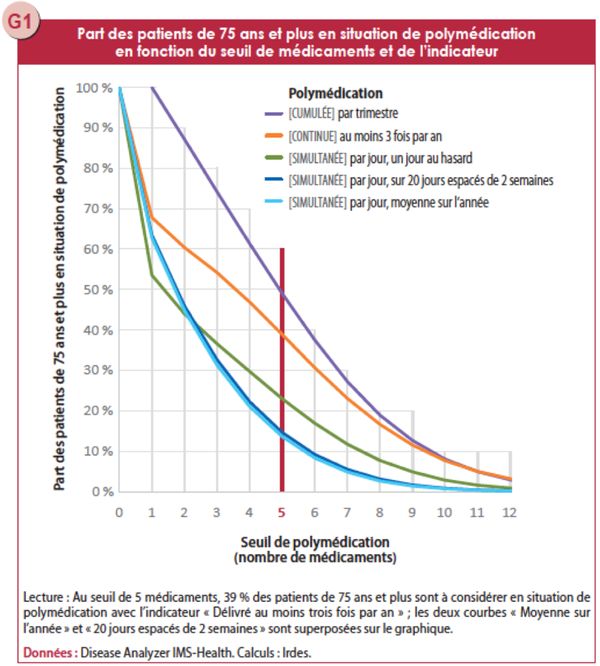
Les prévalences sont donc plus élevées en indicateurs de polymédication cumulative et continue qu'en indicateur de polymédication simultanée. De manière remarquable, les écarts de prévalences vont du simple au triple suivant l'indicateur considéré, la polymédication simultanée se montrant toujours la plus basse. Ces écarts de prévalence sont moins sujets à l'influence de la sous-estimation pharmacologique, donc particulièrement intéressants.
Une prévalence de la polymédication moins importante que celle retrouvée par d'autres études
Les chiffres de l'IRDES sont plus rassurants que, par exemple, ceux de Beuscart et al. obtenus à partir des données de l'Assurance maladie en région Nord Pas-de-Calais : ces auteurs constataient que 35 % des personnes de 75 ans et plus prenaient plus de 10 médicaments (sur 3 mois), avec une médiane à 8,3 médicaments. Alors que dans l'analyse de l'IRDES, la polymédication à 10 médicaments et plus reste sous les 10 %, quel que soit l'indicateur utilisé.
L'analyse de l'IRDES montre aussi une médiane à 3,7 médicaments prescrits 3 fois par an, loin des 7 médicaments prescrits 3 fois par an évoqués en réflexion préliminaire sur les indicateurs du Paerpa (Parcours santé des aînés, dispositif de coordination expérimenté depuis mi-2014 dans le cadre de la Stratégie Nationale de Santé).
Mais une inévitable sous-estimation de la consommation pharmaceutique
Les données analysées par l'IRDES et d'autres chercheurs proviennent des dossiers médicaux, des registres pharmaceutiques, des données de remboursement ou d'interviews de patients. En conséquence, le plus souvent, seuls les médicaments sur prescription, ou remboursés, sont pris en compte, ce qui sous-estime la consommation pharmaceutique et mésestime les risques d'interactions (Gnjidic et al., 2012 ; Maggiore et al., 2010).
Par ailleurs, les données analysées par l'IRDES proviennent de consultations au cabinet médical, alors que 40 % des consultations de personnes âgées se font par visites. Or il y a de fortes probabilités pour les patients vus au cabinet soient beaucoup moins malades que ceux visités, et donc nécessitent moins de prescriptions de médicaments.
De plus, les prescriptions des confrères, spécialistes de ville ou hospitaliers ne sont pas prises en compte.
Enfin, si les auteurs de l'IRDES ont exclu les médicaments topiques, la phytothérapie et l'homéopathie, il manque bien sûr la prise en compte de l'automédication.
Quelles réponses apporter aux dangers avérés de la polymédication ?
L'association statistique entre polymédication et effets indésirables, interactions médicamenteuses, chutes, voire décès, est bien documentée (Field et al., 2001 ; Field et al., 2004 ; Frazier, 2005 ; Neutel et al., 2002 ; Jyrkka et al., 2009).
Chaque nouvelle spécialité ajoutée à l'ordonnance majorerait de 12 à 18 % les effets indésirables (Calderon-Larranaga et al., 2012). Cette iatrogénie génère 5 à 25 % des admissions hospitalières et 10 % des admissions aux urgences (Pirmohamed et al., 2004 ; Hohl et al., 2001 ; Lazarou et al., 1998).
Face à ces risques de plus en plus étayés, les autorités de santé françaises ont réagi : le plan "Bien Vieillir 2007-2009" comportait ainsi un programme pilote "Prescription médicamenteuse chez le sujet âgé", pour tenter de limiter la polymédication et la iatrogénie (HAS, 2012).
Le rapport de Philippe Verger sur la politique du médicament en EHPAD (Etablissements d'hébergement pour personnes âgées dépendantes), remis fin 2013 à Marisol Touraine et Michèle Delaunay, préconise également la mise en oeuvre de mesures pour améliorer l'usage du médicament chez les plus âgés : renforcer la formation initiale en gériatrie, favoriser les stages des futurs professionnels de santé en EHPAD, former à la prescription gériatrique les médecins d'EHPAD, favoriser la réalisation et diffusion de référentiels, etc. Le programme expérimental "Parcours santé des aînés (Paerpa)" prévoit aussi une éducation thérapeutique sur la polymédication et la polypathologie.
L'IRDES s'associe à ces efforts dans son analyse des indicateurs pertinents, analyse qu'elle va compléter ultérieurement par les caractéristiques des prescripteurs, des patients, et des parcours de santé des personnes âgées (tel le Paerpa). A suivre donc...
Pour aller plus loin :
La polymédication : définitions, mesures et enjeux Revue de la littérature et tests de mesure, Marlène Monégat et Catherine Sermet, Questions d'Economie de la Santé n°204, IRDES, décembre 2014
Plan national Bien vieillir 2007-2009, travail-emploi.gouv.fr
Prescription médicamenteuse chez le sujet âgé - Prévention de la iatrogénie - Plateforme professionnelle - Indicateurs d'alerte et de maîtrise, Haute Autorité de Santé, 29 novembre 2012
La politique du médicament en EHPAD, Philippe Verger, décembre 2013
Le parcours santé des aînés (Paerpa), sante.gouv.fr, septembre 2014
Cadre référentiel ETP/Paerpa, Haute Autorité de Santé, septembre 2014
Etudes citées par l'IRDES et mentionnées dans cet article :
Geriatric drug therapy and healthcare utilization in the United kingdom, Kennerfalk A et al., The Annals of pharmacotherapy, mai 2002
Three complementary definitions of polypharmacy: methods, application and comparison of findings in a large prescription database, Fincke BG et al., Pharmacoepidemiology and Drug Safety, février 2005
Potentially inappropriate medications (PIMs) and anticholinergic levels in the elderly: A population based study in a French region, Beuscart JB et al., Archives of gerontology and geriatrics, août 2014
Polypharmacy cutoff and outcomes: five or more medicines were used to identify community-dwelling older men at risk of different adverse outcomes, Gnjidic D et al., Journal of Clinical Epidemiology, juin 2012
Polypharmacy in Older Adults with Cancer, Maggiore RJ et al., The Oncologist, mars 2010
Risk Factors for Adverse Drug Events Among Nursing Home Residents, Field TS et al., JAMA Internal Medicine, juillet 2001
Risk Factors for Adverse Drug Events Among Older Adults in the Ambulatory Setting, Field TS et al., Journal of the American Geriatrics Society, août 2004
Health outcomes and polypharmacy in elderly individuals: an integrated literature review, Frazier SC, Journal of gerontological nursing, septembre 2005
Medication use and risk of falls, Neutel CI et al., Pharmacoepidemiology and drug safety, mars 2002
Polypharmacy Status as an Indicator of Mortality in an Elderly Population, Jyrkkä J, Drugs and Aging, décembre 2009
Multimorbidity, polypharmacy, referrals, and adverse drug events: are we doing things well?, Calderón-Larrañaga et al., The British journal of general practice, décembre 2012
Adverse drug reactions as cause of admission to hospital: prospective analysis of 18 820 patients, Pirmohamed M et al., British Medical Journal (BMJ), juin 2004
Polypharmacy, adverse drug-related events, and potential adverse drug interactions in elderly patients presenting to an emergency department, Hohl CM et al;, Annals of emergency medicine, décembre 2001
Incidence of Adverse Drug Reactions in Hospitalized Patients : A Meta-analysis of Prospective Studies, Lazarou J et al., JAMA, avril 1998
Sources
Pour recevoir gratuitement toute l’actualité par mail Je m'abonne !

 7 minutes
7 minutes Ajouter un commentaire
Ajouter un commentaire


Commentaires
Cliquez ici pour revenir à l'accueil.